Sindromul Ovarelor Polichistice (SOPC)
sindromul ovarelor polichistice menstruație neregulată infertilitate feminin ovare polichistice tratament SOPC
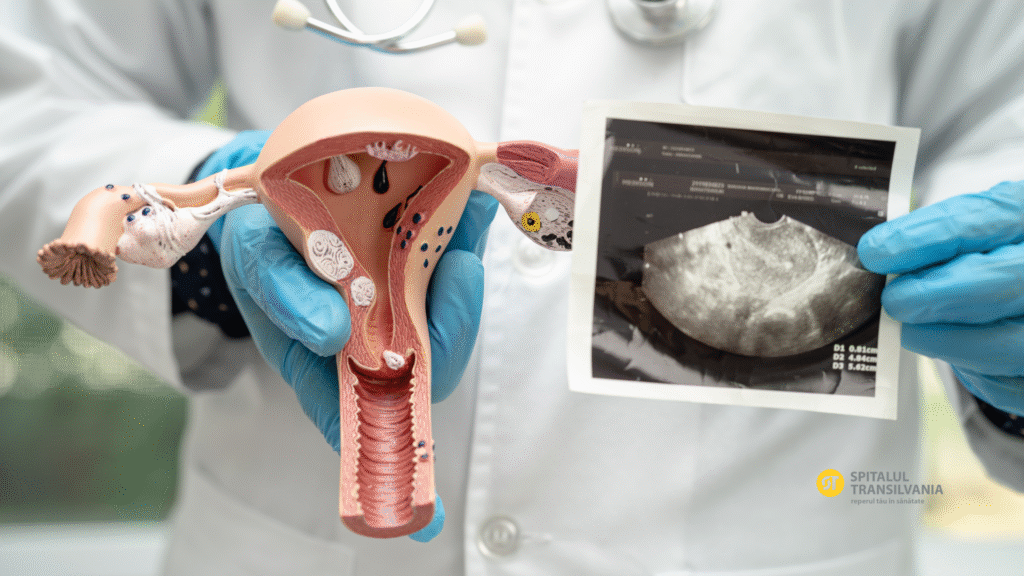
Sindromul ovarelor polichistice (SOPC), cunoscut și sub denumirea PCOS (Polycystic Ovary Syndrome), este cea mai frecventă tulburare endocrină la femeile aflate la vârsta reproductivă. Această afecțiune complexă afectează ovulația, metabolismul și echilibrul hormonal general. Deși nu există un tratament curativ, diagnosticarea și managementul corect pot îmbunătăți semnificativ calitatea vieții și șansele de fertilitate.
La Spitalul Transilvania, medicii specialiști în obstetrică-ginecologie — Asist. Univ. Dr. Nati Ionel-Daniel, Dr. Mihaela Pușcaș și Dr. Souzan Bani-Al-Marjeh — oferă evaluare completă și soluții personalizate pentru femeile care se confruntă cu această afecțiune.
Ce sunt ovarele micropolichistice?
Ovarele micropolichistice, sau morfologia polichistică ovariană (PCOM), se definesc prin prezența unui număr crescut de foliculi mici (de obicei între 12 și 20, cu diametrul 2–9 mm) la nivelul unuia sau ambelor ovare, sau printr-un volum ovarian > 10 ml. Aceste formațiuni nu sunt chisturi adevărate, ci foliculi imaturi care nu se maturizează din cauza dezechilibrelor hormonale — în special a excesului de androgeni și a rezistenței la insulină.
Nu toate femeile cu ovar micropolichistic au SOPC: aproximativ 20–30% dintre femeile sănătoase pot prezenta această morfologie la ecografie, motiv pentru care PCOM este relevantă diagnostic doar în context clinic și hormonal adecvat.
Cât de frecvent este SOPC?
Prevalența variază în funcție de criteriile folosite și de populație, estimată la aproximativ 6–13% în rândul femeilor de vârstă reproductivă. Multe cazuri rămân nediagnosticate. În funcție de definirea folosită (NIH vs. Rotterdam) sau de grupul etnic, cifrele pot varia, iar în unele regiuni prevalența poate atinge 15–20%. Factorii precum obezitatea și istoricul familial cresc riscul.
Cum se manifestă SOPC?
Manifestările sunt heterogene, dar cele mai frecvente semne sunt:
- Menstruație neregulată — cicluri rare sau absente (oligo-/amenoree);
- Hiperandrogenism clinic — hirsutism (pilozitate excesivă), acnee, alopecie androgenică;
- Creștere în greutate, în special abdominală (corelată cu rezistența la insulină);
- Alte simptome — oboseală, apnee în somn, tulburări de dispoziție (depresie, anxietate), acantozis nigricans.
Aceste manifestări apar adesea la pubertate sau în primii ani de adult și pot crește riscul de diabet de tip 2, boli cardiovasculare și cancer endometrial.
Ar trebui să mă gândesc la SOPC dacă am menstruație neregulată?
Da — menstruația neregulată (de exemplu cicluri > 35 zile sau < 8 cicluri/an) reprezintă un semnal de alarmă pentru SOPC, fiind prezentă în 70–80% din cazuri din cauza anovulației cronice. Totuși, nu orice menstruație neregulată înseamnă SOPC: cauze alternative includ stresul, tulburările tiroidiene, hiperprolactinemia sau alte afecțiuni endocrine. Dacă menstruația neregulată este însoțită de semne de hiperandrogenism sau de probleme metabolice, consultația medicală este recomandată.
De ce este dificilă pierderea în greutate în SOPC?
Rezistența la insulină, prezentă la 50–70% dintre paciente, favorizează stocarea grăsimilor, creșterea apetitului și dificultatea în a pierde în greutate. Aproximativ 50–80% dintre paciente sunt supraponderale. O reducere a greutății corporale de 5–10% aduce îmbunătățiri semnificative ale ovulației și parametrilor metabolici; de aceea intervențiile dietetice personalizate, exercițiul fizic și, la nevoie, tratamentul medicamentos (de ex. metformin) sunt componente esențiale ale managementului.
Cum se pune diagnosticul de SOPC?
Diagnosticul se bazează pe criteriile Rotterdam (2003, actualizate), care impun prezența a cel puțin două dintre următoarele, după excluderea altor cauze:
Oligo-/anovulație (menstruație neregulată sau absentă);
Hiperandrogenism clinic sau biochimic;
Morfologie polichistică ovariană la ecografie (≥ 20 foliculi/ovare sau volum ovarian > 10 ml).
Investigațiile includ istoricul clinic, examenul fizic (scor Ferriman-Gallwey pentru hirsutism), analize hormonale (testosteron total/liber, SHBG, raport LH/FSH, prolactină, TSH, 17-hidroxiprogesteron), ecografie transvaginală și screening metabolic (glicemie, profil lipidic). Diagnosticul este unul de excludere, pentru a elimina afecțiuni precum hipotiroidismul, hiperprolactinemia sau hiperplazia congenitală suprarenală.
Este suficientă ecografia pentru diagnostic?
Nu. Ecografia este utilă pentru identificarea PCOM, dar nu este suficientă singură: între 25–30% dintre femeile sănătoase pot avea PCOM la ecografie. Diagnosticul corect necesită integrarea datelor clinice, hormonale și imagistice. La adolescente, ecografia nu este recomandată pentru diagnostic, din cauza prezenței fiziologice a numeroși foliculi.
Cu ce se poate confunda SOPC?
Diagnosticul diferențial include:
- Hiperplazia congenitală suprarenală (deficit de 21-hidroxilază);
- Sindrom Cushing;
- Hiperprolactinemie;
- Hipotiroidism.
Teste specifice (de exemplu 17-hidroxiprogesteron, teste de evaluare a cortisolului, TSH, prolactină) ajută la excluderea acestor condiții. Aproximativ 10–20% dintre cazurile inițial suspectate pot avea o altă cauză.
Există forme diferite de SOPC?
Da — conform criteriilor Rotterdam, se descriu patru fenotipuri:
- Fenotip A (clasic): hiperandrogenism + oligo-anovulație + PCOM (cel mai frecvent și cu risc metabolic crescut);
- Fenotip B: hiperandrogenism + oligo-anovulație (fără PCOM);
- Fenotip C: hiperandrogenism + PCOM (ovulații regulate);
- Fenotip D: oligo-anovulație + PCOM (fără hiperandrogenism).
Această clasificare ajută la personalizarea strategiilor terapeutice.
Afectează SOPC fertilitatea?
Da — SOPC este principala cauză de infertilitate anovulatorie. Anovulația cronică și calitatea ovocitelor pot reduce rata de concepție spontană și pot crește riscul de complicații în sarcină (de ex. diabet gestațional, preeclampsie). Totuși, tratamentele actuale (inducerea ovulației cu letrozol sau clomifen, terapii adjuvante precum metformin, proceduri de reproducere asistată) restabilesc fertilitatea în majoritatea cazurilor; ratele de naștere vii pot fi comparabile cu cele ale populației generale, în funcție de severitate și comorbidități. Pierderea în greutate și optimizarea stilului de viață sporesc semnificativ șansele de concepție.
SOPC este o afecțiune cronică, dar gestionabilă. Abordarea multidisciplinară — ginecolog, endocrinolog, nutriționist — este esențială pentru prevenirea complicațiilor pe termen lung și optimizarea fertilității. Dacă bănuiți că aveți SOPC, programați o consultație la Spitalul Transilvania pentru evaluare completă și plan terapeutic personalizat.
sindromul ovarelor polichistice menstruație neregulată infertilitate feminin ovare polichistice tratament SOPC
Orar consultații
Dr. Souzan Bani-Al-Marjeh
Marți: 12:00 – 15:00
Miercuri: 10:00 – 12:00
Joi: 10:00 – 12:00
Dr. Pușcaș Mihaela
Vineri: 11:00 -13:30
Dr. Nati Ionel-Daniel
Joi: 15:00 -18:00
Contacte:
08:00 – 20:00
Informații: 0364.884.884
Recepție: 0754.090.111
08:00 – 15:00
Biroul de internări:
0752011828 | 0728091000 | 0752091000
📍 Locații:
Spitalul Transilvania:
Str. Rene Descartes 1–3, Cluj-Napoca
Centrul Medical Transilvania:
Str. Viilor 54, Cluj-Napoca